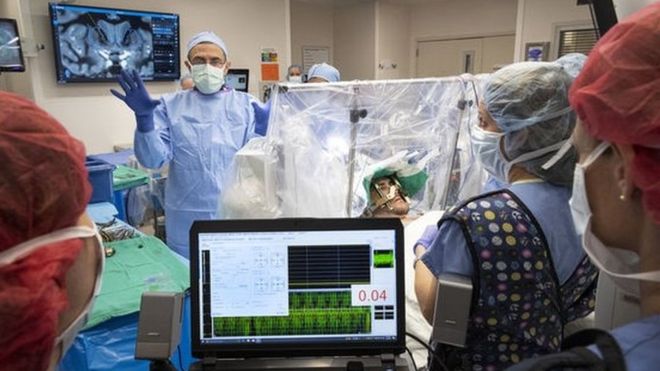
Dans le cadre du premier essai de ce type aux États-Unis, des implants cérébraux sont administrés à des patients présentant une dépendance sévère aux opioïdes.
Gerod Buckhalter, 33 ans, aux prises avec de nombreuses rechutes et surdoses depuis plus d’une décennie contre la toxicomanie, a déjà été opéré.
Le médecin en chef, Ali Rezai, a qualifié l’appareil de « stimulateur cardiaque ».
Mais il a ajouté que ce n’était pas une technologie grand public et ne devrait pas être utilisé pour « augmenter l’homme ».
M. Buckhalter a été opéré le 1er novembre au West Virginia University Medicine Hospital. Trois autres volontaires auront également la procédure.
Cela commence par une série d’analyses du cerveau. Les médecins pratiquent ensuite une petite perforation dans le crâne pour insérer une électrode minuscule de 1 mm dans la région spécifique du cerveau qui régule les impulsions telles que la dépendance et la maîtrise de soi.
Une pile est insérée sous la clavicule et l’activité du cerveau sera ensuite surveillée à distance par l’équipe de médecins, psychologues et experts en toxicomanie pour voir si les envies de fumer diminuent.
Ce que l’on appelle la stimulation cérébrale profonde (DBS) a été approuvé par la Food and Drug Administration des États-Unis pour traiter toute une gamme de maladies, dont la maladie de Parkinson, l’épilepsie et les troubles obsessionnels compulsifs. Quelque 180 000 personnes dans le monde ont des implants cérébraux.
C’est la première fois que DBS est approuvé pour le traitement de la toxicomanie. Il s’agit d’un essai complexe impliquant de nombreuses équipes, notamment des éthiciens, des psychologues et de nombreux organismes de réglementation.
Au cours des deux prochaines années, les patients seront étroitement surveillés.
Le Dr Rezai a déclaré à la BBC: « La toxicomanie est complexe, il y a toute une série de dynamiques sociales en jeu et d’éléments génétiques. Certaines personnes n’auront pas accès aux traitements, leur cerveau changera lentement et elles auront plus de fringales. »
« Ce traitement s’adresse à ceux qui ont échoué tous les autres traitements, qu’il s’agisse de médicaments, de thérapie comportementale ou d’interventions sociales. Il s’agit d’un essai très rigoureux supervisé par des éthiciens, des régulateurs et de nombreux autres organes directeurs. »
Il cite des chiffres qui suggèrent que les surdoses sont la principale cause de décès chez les moins de 50 ans aux États-Unis.
« Plus de la moitié des patients rechutent. Nous devons trouver des solutions car c’est une situation qui met la vie en danger et qui affecte la famille et les proches. »
La Virginie occidentale a le taux de décès par surdose de drogue lié aux opioïdes le plus élevé ajusté en fonction de l’âge aux États-Unis. En 2017, il y a eu 49,6 décès de ce type pour 100 000 habitants, selon l’Institut national de lutte contre l’abus des drogues.
Plus tôt cette année, la Royal Society du Royaume-Uni a mis en garde contre les dangers éthiques liés à la fusion de machines et d’humains. Elle était particulièrement préoccupée par les projets d’entreprises technologiques telles que Facebook et Neuronink d’Elon Musk, qui ont annoncé des recherches pour développer des produits commerciaux.
Neuralink a maintenant demandé à lancer des essais sur des patients humains aux États-Unis, avec des électrodes insérées dans le cerveau des patients atteints de paralysie.
Et Facebook soutient des recherches visant à mettre au point un micro-casque capable de transcrire des mots à la vitesse de 100 par minute, rien qu’en réfléchissant.
M. Rezai est sceptique quant à l’implication de sociétés de technologie grand public dans ce domaine.
« Je pense que c’est très bon pour la science et que nous avons besoin de plus de science pour faire progresser le champ et en apprendre davantage sur le cerveau. Ce n’est pas pour augmenter les humains et c’est très important. Ce n’est pas une technologie grand public. »
« En ce qui concerne les applications, il doit être fortement réglementé. Ce n’est pas comme se faire vacciner contre la grippe ou un tatouage. La chirurgie comporte des risques inhérents et n’est pas anodine. C’est uniquement pour les personnes atteintes de maladies chroniques qui ont échoué sont sans espoir. »